Traitement chirurgical
En l’absence de traitement étiologique (de la cause), la maladie va poursuivre sa progression plus ou moins rapidement.
Le traitement chirurgical a pour but de libérer les structures neurologiques, moelle et nerfs, de leur compression en ouvrant le canal devenu étroit. Ainsi, on arrête la progression de la maladie, avec si possible, une amélioration des symptômes déjà présents selon le degré d’évolution de la maladie.
C’est une chirurgie réalisée sous anesthésie générale, le plus souvent par une voie antéro-latérale au niveau du cou, par une incision qui dépendra de l’étendue de la libération à effectuer. Le temps opératoire peut varier de une heure à trois heures en fonction du geste :
Plusieurs types d’intervention sont possibles
- Soit le chirurgien retire les disques et les becs de perroquet qu’il remplace par des cales ou des greffons
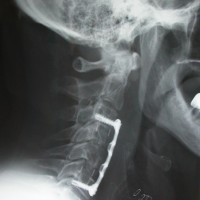
- Soit il pratique une somatotomie médiane ou une corporectomie. c’est à dire qu’il enlève une partie ou toute une vertèbre, ce qui nécessite alors une ostéosynthèse (c’est à dire une fixation par une plaque en titane)
- Parfois lorsque le rétrécissement du canal se trouve plutôt en arrière de la colonne, le chirurgien peut proposer une laminectomie c’est à dire une ablation de la partie arrière de la vertèbre (plus ou moins associée à une fixation par plaque) et donc par une incision au niveau de la nuque.
Un drain est laissé en place 24 à 48h afin d’éviter la survenue d’un hématome. Le patient peut se lever le jour de l’intervention et doit éventuellement porter un collier souple pendant une partie de sa convalescence. C’est une intervention peu douloureuse qui entraîne simplement une petite gène à la déglutition les premiers jours (légère gène transitoire pour avaler les aliments solides).
L’hospitalisation dure environ 3-4 jours.